CIVICNESS ITALIA
promuoviamo il cambiamento
mercoledì 25 marzo 2026
Corso di politica nazionale: 32 SNIT italiano e TEN-T europeo
martedì 24 marzo 2026
Corso di politica nazionale: 31 Centralità dell'Italia nel Mediterraneo

https://youtu.be/Rr00T7_rBIk
LA CENTRALITA' DELL'ITALIA NEL MEDITERRANEO Testo e presentazione Nat Russo Musiche ed editing video Claudio Baseotto
Quando abbiamo pensato al progetto Un altro ponte: situazioni di interscambio mediterraneo, abbiamo cercato un’immagine che potesse identificare lo spirito che ci animava. Una passerella/bilico ai cui estremi ci sono due persone il cui unico percorso possibile è quello di un incontro fatto di due percorsi convergenti contemporanei. Se un solo soggetto si reca verso l’altro la situazione complessiva precipita. Usciamo fuori dalla metafora e caliamoci nella realtà mediterranea. Se un solo soggetto si muove (chiamiamo questo percorso univoco per esempio immigrazione senza regole) tutto crolla. Se lo fa l’altro soggetto (chiamiamo quest’altro percorso univoco per esempio delocalizzazione senza regole) tutto ancora crolla. La soluzione non può essere però l’immobilismo (chiamiamo questa staticità la logica dell’ognuno a casa sua) poiché la situazione è precaria. Occorre raggiungere insieme un punto di equilibrio: lo si può fare solo insieme. Ma questa positività obbligatoria spinta solo dal bisogno non basta. Occorre capire perché ad entrambi conviene. Abbiamo iniziato a cercare allora, prima delle differenze, le somiglianze.

Il Mediterraneo è un grande catino dai bordi rialzati, pieno d’acqua salata. Un mondo relativamente protetto, dal caldo del Sud, dal freddo del Nord, dal vento dell’Est e dall’umido dell’Ovest; ma anche umido, ventilato, freddo e caldo. Tanti ambienti, climi e popoli; tante storie, ma un’unica civiltà. Le catene montuose proteggono, le vallate dividono, le pianure nutrono, le colline dilettano. Infinite differenze mai esacerbate, infiniti contatti nelle radici.
 Noi siamo figli di Abramo: la nostra civiltà è quella che pratica l’ospitalità e la fedeltà alla parola data, solo chi riconosce e pratica i valori della civiltà mediterranea appartiene ad uno dei popoli del Mediterraneo. Indipendentemente da dove è nato, da dove viene, da dove va, da dove vive. La nostra civiltà è dinamica, perché è insieme aperta (accoglie lo straniero) e fortemente strutturata (solo chi rispetta la parola ne può far parte).
Noi siamo figli di Abramo: la nostra civiltà è quella che pratica l’ospitalità e la fedeltà alla parola data, solo chi riconosce e pratica i valori della civiltà mediterranea appartiene ad uno dei popoli del Mediterraneo. Indipendentemente da dove è nato, da dove viene, da dove va, da dove vive. La nostra civiltà è dinamica, perché è insieme aperta (accoglie lo straniero) e fortemente strutturata (solo chi rispetta la parola ne può far parte).

La nostra comune civiltà sta tra il fare (tecne) ed il conoscere (episteme), sempre impegnata nell’eterna disputa se la proprietà di un bene debba essere pubblica o privata, se si debba intendere come un diritto di comodato concessoci in uso temporaneo dai nostri padri, da cedere ai nostri figli.
La strada che abbiamo tracciato è molto netta: Un altro ponte è un ponte spirituale tra i popoli del Mediterraneo. È il passato, sarà il futuro, è dentro di noi, traboccherà fuori.
Ma c’è chi non ha capito tutto questo ed oggi è necessario rimediare. Come?
IL PONTE SULLO STRETTO

Il Ponte sullo Stretto non riguarda soltanto i trasporti locali, ma ha una dimensione quantomeno euromediterranea. Basta, infatti, esaminare quelle che sono le previsioni di sviluppo dei prossimi 30 anni per rendersi conto delle conseguenze che il mancato completamento del Corridoio scandinavo mediterraneo – di cui l’opera è parte essenziale - porta con sé. La Rete TEN-T europea era nata con due scopi ben precisi: “aprire” l’Europa verso il mondo esterno e accrescere la coesione interna mediante una maggiore mobilità ed equa distribuzione della ricchezza. La prima (Rete centrale o Core Network) aveva la priorità e deve essere completata entro il 2030 mentre la seconda (Rete globale o Global Network), ha come deadline il 2050. Sembrava chiaro a tutti – tranne che ai governi italiani - che la seconda, senza la prima, perde gran parte della sua efficacia. Invece di affrettarsi a completare il collegamento più importante – il Berlino-Palermo era stato battezzato Corridoio 1 -, il nostro Paese ha bloccato la realizzazione della parte fondamentale (la più meridionale), negandosi il ruolo di cerniera verso sud che Madre Natura gli aveva dato.

Un illuminante Report, intitolato The Changing Face of Distribution: The Shape of Things to Come, redatto da Roberto Pacifico per Cushman & Wakefield, diffuso nel 2019, mostra come buona parte dell’Italia appaia ormai esclusa dalle aree dove la domanda di trasporto merci sarà maggiore.
Il legame tra quest’ultima e la crescita economica è fin troppo evidente, soprattutto per un continente che vive di scambi e manifattura.
Solo una parte molto ridotta del nostro Paese sarà coinvolta nel processo di crescita e precisamente quella toccata marginalmente dai Corridoi Reno-Alpi (che arriva fino a Genova) e dal Baltico-Mediterraneo (che tocca Trieste). Lo stesso lunghissimo Corridoio mediterraneo (Kiev-Algeciras) appare complessivamente secondario in quanto il cuore economico d’Europa è e resta incardinato nelle regioni nordeuropee che fanno capo ai grandi scali del Northern Range (Rotterdam, Anversa, Amburgo e Bremerhaven) e al porto fluviale di Duisburg.
Non viene previsto un ruolo decisivo per il Corridoio mediterraneo, a riprova di quanto sia illusorio pensare di “trascinare” i flussi est-ovest, legati alla BRI, diciamola per semplificare via della seta, al di sotto della catena alpina.
Un ulteriore spunto di riflessione deriva dalla scarsa efficacia, ai fini dello sviluppo sostenibile, del tratto del Corridoio scandinavo mediterraneo che va da Salerno alla Pianura padana. Privato della sua parte più meridionale, quella che termina a poche decine di miglia dal continente africano, l’intero Asse perde significato e serve a poco.

Diventa facile, adesso, mettere in relazione la lentezza della crescita dell’80% del nostro Paese con la mancata realizzazione della Salerno-Palermo/Catania, Ponte incluso.
Nel mondo globalizzato, i porti e le ferrovie sono tra i principali driver che influenzano l’economia e condizionano l’ubicazione dei grandi centri della Logistica sui quali converge anche il gommato. La necessità di porre un freno alla crescita dei costi di trasporto delle merci, già mediamente superiori al 50% dei costi complessivi della Logistica, unita all’esigenza di ridurre le emissioni nocive costringerà a trasferire su ferro la quota di trasporto maggiore possibile. I territori dei Paesi nei quali la rete ferroviaria è rimasta arretrata saranno fortemente penalizzati.
Inizia così a diventare evidente quanto sia stata miope e autolesionista una politica economica che ha concentrato gli investimenti pubblici nei porti dell’Alto Adriatico e del Tirreno settentrionale solo per aggiudicarsi le briciole della crescita continentale. Forse non è un caso che queste scelte avessero come solo scopo quello di drenare risorse per le regioni amministrate dalla sinistra.

Il confronto con Grecia, Spagna e Turchia è impietoso: è evidente come gli assi ferroviari spagnoli già realizzati (la prima linea dell’AVE ha unito Madrid alla meridionale Andalusia e risale al 1992), il Pireo (primo porto del Mediterraneo dopo l’acquisizione cinese in cambio della copertura del debito) e l’enorme sforzo infrastrutturale in corso da parte della Turchia hanno dirottato a ovest e a est quote di traffici che la geografia riservava all’Italia.
LA VIA DELLA SETA

Dal 2014, l’Eurasia Rail Route è una realtà: collega 35 città cinesi con 34 città europee. Attualmente, trasporta solo una piccola parte dei 200 milioni di teu che, ogni anno, entrano in Europa partendo dalla Cina ma, se gli obiettivi Ue prefissati per il 2030 saranno rispettati, 1/3 del trasporto via terra sarà assorbito dalla modalità ferro+acqua e il porto fluviale di Duisburg consoliderà ulteriormente la sua funzione di snodo intermodale europeo. È grazie a Duisburg che, nel 2018, il volume degli scambi tra Germania e Cina ha raggiunto i 184 mld di dollari.
Nel 2011 - proprio mentre l’Italia cancellava il Ponte sullo Stretto –, quando era stata scelta come capolinea delle importazioni dalla Cina, la Duisburg era in piena decadenza, nel 2018 ha accolto l’80% del totale dei 13 mila treni merci che viaggiano tra la Repubblica popolare e l’Europa e nel settore della Logistica portuale lavorano 45 mila persone. Attualmente, i treni convogli impiegano una media di 15-19 gg per arrivare dalla Cina ma, risolti i problemi doganali e di scartamento, il tempo si potrebbe ridurre a meno della metà.

Oltre a Duisburg, anche Varsavia rappresenta un valido punto di attrazione dei trasporti diretti verso l’Europa per tutte le merci dirette in Europa, Italia compresa. È tramontata l’illusione di una Padania competitiva con la Renania settentrionale Westfalia. Senza capire che opere gigantesche come il Traforo del Gottardo o del Ceneri sono state ideate per portare verso sud le merci che arrivano nel Nord Europa dall’Estremo Oriente, per ferrovia o per nave, e non per portare a Monaco o a Basilea ciò che viene sbarcato a Genova o a Trieste. Si sono inseguite poche centinaia di migliaia di teu senza capire che la posta in gioco era costituita da decine di milioni di pezzi.

A dispetto della sua posizione geografica, l’Italia è destinata a occupare un ruolo marginale persino relativamente alla Belt & Road marittima.
Turchia, Grecia e Spagna hanno potenziato i collegamenti tra i porti e il cuore dell’Europa ricca e faranno la parte del leone. L'opportunità dell’Italia di essere la famosa piattaforma logistica del Mediterraneo è probabilmente definitivamente perduta.
LA NOSTRA AFRICA

Ma la sorte riserva al nostro Paese un’altra chance, sul medio-lungo termine: essere l’anello di collegamento tra l’Italia e il continente del futuro: l’Africa. A patto di saperla sfruttare e, per riuscirci, è necessario proiettarsi più vicino possibile alla costa sud del Mediterraneo, rendendo competitivi gli scali siciliani, calabresi e pugliesi, completare il Corridoio scandinavo mediterraneo – con l’AV/AC NA-BA-TA-LE e la SA-PA/CT e … costruire il Ponte sullo Stretto così da arrivare a soli 140 km dalle coste tunisine.
E perché non iniziare a pensare al collegamento stabile tra Sicilia e Tunisia prima che lo facciano Spagna e Marocco sullo Stretto di Gibilterra?

Forse è proprio perché è stata la terra d’origine dell’homo sapiens che l’Africa calamita i giganteschi progetti che mirano a rivoluzionare la mobilità del mondo e, attraverso essa, renderlo più equo e vivibile.
È il caso della Trans African Highways Network, la rete di 9 corridoi, lunga 59.000 km che mira a unire le capitali del Continente nero, per saldarsi alle grandi armature territoriali euro asiatiche che mirano a migliorare la qualità della vita in alcune tra le aree più povere del mondo.

Uno straordinario progetto che si sposa con il sogno di Enzo Siviero (Bridgeman) ingegnere visionario che gira il mondo per fare conoscere il suo TUNeIT, una combinazione di ponti lunga 140 km che, in 5 balzi, crea continuità territoriale tra Europa e Africa. Unendo la siciliana Mazara del Vallo al tunisino Capo Bon.
Un’idea progettuale che trova grandi adesioni nei Paesi africani e maggiore freddezza in un’Italia che, invece, avrebbe tanto da guadagnare.
Un’Italia ormai abituata a pensare in piccolo, alla quale questo progetto appare too big for us, senza capire che è la geografia che la chiama a realizzarlo. Lo capiranno prima i cinesi o gli sceicchi arabi?

Quando ripartirà la crescita mondiale si affermerà definitivamente la convenienza complessiva del trasporto su ferro. Constatando che la Sicilia è al centro del mare che bagna 3 continenti.
L’ingegneria visionaria però non è mai sazia.
Accade anche ai ponti di Siviero che, dopo aver puntato a sud, si volge a est, verso i Balcani e il Mar Nero. Verso i Paesi “stan”, spesso ricchissimi di risorse energetiche, che saranno attraversati dalla Nuova Via della Seta, proprio allo scopo di consolidare alleanze commerciali e preziosi scambi di conoscenze.

Con il GRALBeIT si rafforza l’idea di Meridione d’Italia pivot del commercio mediterraneo, distributore nel sistema di scambi originato dai flussi tra Europa, Africa settentrionale e Asia occidentale.
Come proposto per l’Africa e la sua Trans African Network, collegare stabilmente Puglia e Albania si traduce nell’avvicinarsi al ramo centrale della Belt & Road economica, quello che, partendo dalla Cina, attraversa Uzbekistan, Turkmenistan, Iran e Turchia.
Lo stesso porto del Pireo, in crescita straordinaria da quando è diventato cinese, diverrebbe parte di un sistema che, altrimenti, indirizzerebbe altrove le sue potenzialità. Il rapporto privilegiato che il nostro Paese ha con l’Albania rappresenta un ulteriore fattore di aggregazione.
Ponte sullo Stretto, TUNeIT e GRALBeIT, tre grandissime infrastrutture che, insieme, diverrebbero il simbolo di un Sistema Italia che torna centrale nel Mediterraneo e rilancia l’industria manifatturiera del Nord Italia quantomeno per tutto il XXI secolo. Dal completamento dell’Autostrada del Sole, ultimo sogno realizzato, il mondo è cambiato radicalmente. Ciò che allora l’Italia poteva fare con le sole proprie forze è diventato un'utopia. Fino a qualche decina d’anni fa erano alcune migliaia i tecnici di altissimo livello che militavano negli studi professionali e nelle società di progettazione italiani; ragioni politiche, pseudo ambientaliste, burocratiche e, soprattutto, la stupidità della politica economica adottata hanno distrutto un settore che vedeva il nostro Paese ai primi posti al mondo. Un ritardo ormai consolidato che costringe a rivolgersi a danesi, americani, cinesi e giapponesi.
Realisticamente, dobbiamo scegliere se essere gli ultimi di una serie A nord europea - blasonata ma in piena decadenza -, consapevoli dell’inevitabile espulsione, o tra i primi di una serie B nella quale militano i grandi Paesi di domani. Che ci accoglierebbero a braccia aperte. Per iscriverci, però, dobbiamo ricominciare subito a sognare.

L’approccio europeo verso le infrastrutture per la mobilità ha finora affrontato lo sviluppo dei trasporti nella fascia nord europea. Deve accompagnarsi all’idea di rimettere il Mediterraneo e i Paesi che vi si affacciano al centro di una nuova visione. Su questa linea si muove l’ipotesi di connessione stabile -tra Africa, Europa e Asia Recuperando la “Via della seta” anche attraverso collegamenti permanenti come TUNeIT-tra Italia e Africa GRALBeIT-tra Grecia,Albania e Italia; rimettendo in gioco il Ponte di Messina, progetto già definito. TUNeIT è un’ipotesi già studiata dall’ENEA e rivisitata, GRALBeIT è in fase embrionale, ma sulla quale si comincia a porre attenzione.

1. In questo momento storico, con il problema degli sbarchi provenienti dall’Africa, sembra un paradosso, un collegamento tra Africa e Asia che transiti attraverso l’Italia del Sud. Gli schemi infrastrutturali europei terminano a Gibilterra e in Sicilia. Ma l’Africa sta potenziando il proprio apparato infrastrutturale in direzione di Gibilterra: in questa ipotesi i traffici commerciali via terra si svilupperebbero solo attraverso lo Stretto di Gibilterra. Anche il Sud Italia ha necessità di potenziamento e miglioramento della rete infrastrutturale, poco appetibile a causa della scarsa attenzione avuta per il Sud nei decenni precedenti alla globalizzazione. TUNeIT, Ponte di Messina e GRALBeIT rilancerebbero il Sud in modo trasversale, dalla Sicilia fino alla Puglia, passando per la Calabria e la Basilicata. Il Ponte di Messina può apparire un’ipotesi debole perché non sostanziata da sufficienti motivazioni:ma con TUNeIT e GRALBeIT diventerebbe un importante anello di congiunzione intercontinentale, fondamentale area di attraversamento tra Africa e Asia, collegamento con il nord Europa. A ciò si aggiungono vantaggi occupazionali l’interesse per opere infrastrutturali sul mare inedite a livello mondiale. Il sistema TUNeIT, GRALBeIT, Ponte di Messina non riguarda solo il trasporto di merci e di persone: è un modo per connettere luoghi di cultura disseminati lungo un percorso che nel suo complesso collega Città del Capo con Pechino. Queste connessioni costituirebbero un generatore di condizioni per riqualificare le infrastrutture in aree deboli e ridare respiro economico ad aree ormai spopolate. Ne deriverebbe la creazione di nuovi scenari di comunicazione e di rafforzamento delle relazioni tra i Paesi interessati, di nuovi programmi di sviluppo e collaborazione tra regioni dell'Europa e dell'Africa, l'attrazione di molteplici investitori all'interno di nuove infrastrutture e/o nel loro indotto. Un collegamento tra Tunisia e Sicilia darebbe vita a una continuità territoriale transcontinentale Europa-Africa, al pari di altre opere realizzate per collegare Europa e Asia (tunnel e ponti sul Bosforo), Asia e Africa (raddoppio del Canale di Suez), nonché la connessione stabile tra Africa-Europa nello stretto di Gibilterra.

2. TUNeIT nasce da un progetto proposto dall’ENEA anni fa in forma di tunnel, rivisitato combinando tunnel, ponti sospesi e isole artificiali per un complesso di 140 km tra Sicilia (Mazara del Vallo) e Tunisia (Capo Bon). All'inizio (2015), quasi in termini provocatori, TUNeIT ipotizzava la molteplice ripetizione del progetto del ponte di Messina, creando isole artificiali da utilizzare anche a scopi turistici o di ricerca, realizzate con il recupero dei materiali provenienti dallo scavo, dove posizionare i servizi per il funzionamento del sistema. Queste isole, a una latitudine che presenta elevati valori di irraggiamento e di ventosità, sarebbero anche l’occasione per la creazione di siti di produzione elettrica da esportare sulla terraferma e luoghi di sperimentazione di tecnologie innovative. Anche per quanto riguarda i rifiuti, il progetto ipotizza lo studio delle alternative possibili per la corretta gestione della raccolta volta alla produzione di energia e la creazione di corridoi verdi, impianti di desalinizzazione dell’acqua e serbatoi di immagazzinamento, reti e canali d’acqua fresca, stazioni di distribuzione, parchi di energia solare ed energia eolica, linee elettriche dell’alta tensione, stazioni sotterranee, condutture e reti di gas naturale.

Nasce anche l’opportunità di nuovi collegamenti energetici e di telecomunicazioni multimediali ovvero sistemi elettrici in connessione con le due compagnie (tunisina e italiana) e la presenza di due o più centrali elettriche nelle due o più isole artificiali. Le isole, oltre a servire da terminali del ponte sospeso a campate multiple, potrebbero accogliere attività commerciali a servizio della struttura e non, soprattutto di tipo turistico-commerciale, con porticcioli di attracco e sosta di natanti. Per la connessione con il traffico automobilistico, l'intermodalità è relativamente facile e può prevedere vagoni-navetta per il trasporto dei veicoli abbinati a corse di aliscafo. In questo caso il traffico merci e quello passeggeri sarebbero presenti entrambi con 2 linee ferroviarie, mentre la parte carrabile sarebbe servita da doppia carreggiata per ogni senso di marcia e relative corsie di emergenza e servizio; nelle corsie centrali, viaggerebbero i treni, all’esterno il traffico su gomma. L’ipotesi di sviluppo, viste le potenzialità morfologiche e turistico-archeologiche dei siti, induce a pensare anche a una soluzione mista ponte-tunnel. Un tunnel semisommerso avrebbe vantaggi di prefabbricazione in "dry docks" con trasporto via mare e affondamento successivo. Per i ponti,si dovranno studiare soluzioni sostenibili con "grandi luci" da 500 a 1000-1500 metri. Dal lato tunisino l’ambiente è pressoché tutto da costruire, urbanizzare e progettare: ciò favorisce lo studio e la progettazione di nuove reti. Il collegamento Tunisia-Sicilia sarebbe così non solo di tipo commerciale: metterebbe in più facile contatto mondi e culture per molti aspetti profondamente diversi.

3.a GRALBeIT, il collegamento stabile tra Italia, Grecia e Albania, è un’ipotesi a uno stadio meno avanzato delle precedenti: da una prima ricognizione, Otranto e Valona appaiono le città ottimali poiché nel loro entroterra esistono adeguabili sistemi infrastrutturali. Sul versante italiano, si identifica un “asse trasversale” che parte da Villa San Giovanni, da dove ci si immette sull'autostrada A2 -Autostrada del Mediterraneo- fino a Tarsia Nord. La linea ferroviaria collega Villa San Giovanni con Reggio Calabria, Taranto, Brindisi, fino a Lecce: c’è da intervenire sulla tratta Lecce-Otranto, gestita dalla compagnia ferroviaria locale “Ferrovie del Sud-Est”. Il collegamento e il raccordo con le infrastrutture stradali e ferroviarie sul territorio albanese è più complesso.

L’ipotesi che si sta studiando prevede il collegamento del ponte nella zona di Zvernec, a Nord-Ovest di Valona, contesto non particolarmente antropizzato che rende più semplice la realizzazione di infrastrutture stradali e ferroviarie. La linea ferroviaria albanese, in gestione alla compagnia HSH (Hekurudha Shqiptare), come capolinea a Nord ha Scutari, quasi al confine con il Montenegro, e come capolinea a Sud proprio Valona. La rete -che ha lo stesso scartamento che in Italia- oggi è oggetto di importanti investimenti.

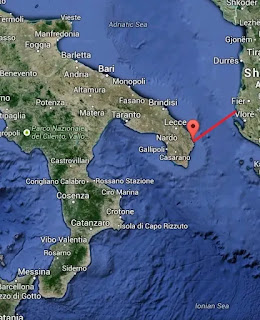
3.b L’infrastruttura, a Sud-Est di Otranto, si estende per 85 km sull’Adriatico, fino a raggiungere Valona. È particolare il profilo dei fondali dell’Adriatico nell’area interessata dal collegamento. Come configurazione tipologica si pensa di ripetere lo schema TUNeIT, quindi ponti, isole artificiali,tunnel, per poi risalire ancora su isole artificiali e entrare in terraferma, di nuovo con un sistema di ponti. Date le profondità in gioco, fino a 895 metri, si dovrà ricorrere a piattaforme off-shore e isole galleggianti nelle evoluzioni evidenti di una “ingegneria visionaria” che fa, dei vincoli apparentemente insormontabili, opportunità di invenzione capaci di andare ben oltre l’immaginazione odierna. Considerata la costante accelerazione dell’innovazione tecnologica, è verosimile pensare che nei prossimi decenni le tecniche costruttive si sapranno evolvere per trovare soluzioni adeguate.

4. La configurazione Capo Bon - TUNeIT - Mazara del Vallo - Messina - Ponte sullo Stretto - Reggio Calabria Otranto - GRALBeIT - Valona sarà l’asse plurimodale che unisce Africa Europa Asia attraverso un sistema differenziato di ponti sospesi, isole artificiali, tunnel, strade, autostrade, ferrovie. Immaginarlo come puro asse di attraversamento tecnico-prestazionale sarebbe un fallimento sul piano culturale. Privilegiando criteri paesaggistici, il progetto può assumere una valenza culturale di grande impatto. Emerge quindi la necessità di affrontare il progetto infrastrutturale individuando criteri qualitativi di eccellenza, valutando cosa significhi generare un nuovo baricentro nel Mediterraneo, dal punto di vista simbolico e degli scambi culturali ed economici, ed anche come occasione per attivare forme di rigenerazione del Sud Italia. Da qui un “asse trasversale” che declini il concetto di qualità: nelle parti emerse, sull’acqua (ponti e isole artificiali), in cui sia possibile offrire una nuova immagine del Mediterraneo, dotata di senso, attraverso un codice linguistico in cui nella Venustas si riconosca la nuova idea di attraversamento; nelle parti sulla terra ferma (attacchi dei ponti alle città costiere e tutta la fascia infrastrutturale viaria e ferroviaria che va Mazara del Vallo a Otranto), per trovare condizioni di convivenza, compatibilità tra infrastruttura e struttura sociale, economica, ecologica, urbana, culturale e paesaggistica dei luoghi attraversati.

Attraverso il principio dell’effetto di “volano di riqualificazione” che possiamo trovare in microcosmi urbani - è avvenuto per il Ponte del Mare a Pescara, una passerella diventata il simbolo dell’Abruzzo - TUNeIT e GRALBeIT devono essere non solo espressione di eccellenza tecnica, ma devono saper propagare quella qualità esterna del progetto infrastrutturale capace di farsi interprete di processi di riqualificazione di territori. Si tratta di una scommessa che può generare valore culturale mettendo in campo tecnica (per i ponti e le isole) e capacità di recuperare il senso del passato (raccordare l’asse infrastrutturale con i valori del luogo). In questa direzione il paesaggio è “dispositivo ecologico”, così definito all’interno di una ipotetica Società Scientifica del Paesaggio, può essere utilizzato “per la valorizzazione, la trasformazione e lo sviluppo sostenibile di contesti insediativi delle aree non edificate e degli spazi aperti”. Ciò significa che i criteri di progettazione dell’intero asse dovranno includere tematiche percettive, diversità ambientali, storiche, culturali, antropologiche, geografiche, ecologiche, economiche, sociali. L’insieme sarà un “dispositivo” capace di far funzionare l’attraversamento intercontinentale ma al tempo stesso di garantire la fruizione di luoghi che vanno visitati, valorizzati nel senso della Convenzione Europea del Paesaggio, attivando processi di conoscenza, calibrando le accessibilità in funzione della fragilità dei luoghi. TUNeIT e GRALBeIT mettono di fronte a un processo di acculturazione, a processi di scambio, acquisizione e trasmissione di tratti culturali.

Mai come in questo caso il concetto di “confine” fisico, amministrativo e culturale va messo in discussione,ricompreso e comunicato. Si tratta di dare forma e cominciare a codificare un percorso inconsueto: l’Italia non più penisola, ma regione centrale tra tre continenti.
COLLANA LA VERTA' PER FAVORE
1 LA SCUOLA INUTILE
https://www.amazon.it/scuola-inutile-verit%C3%A0-favore-Vol-ebook/dp/B09HP3LHD4
In queste 130 pagine sono raccolti e sistematizzati circa 80 post pubblicati sul blog LA VERITÀ PER FAVORE
(https://civicnessitalia.blogspot.com/)
sui temi della disoccupazione, della GIG Economy e della scuola. Oggi la disoccupazione giovanile è un tema cruciale della società e dell'economia. Fa da contraltare a ciò una nuova economia dei "lavoretti" provvisori a cui i giovani sono costretti e la cui dimensione, in continua crescita, ha finito per creare una sorta di economia parallela, legata in particolare al web, la cosiddetta GIG Economy. Ma quali sono le cause di tutto ciò? Una in particolare viene esaminata più a fondo: la crescente inadeguatezza del sistema formativo. Un mondo a sé stante, elefantiaco ed autoreferenziale, costosissimo e dannoso, praticamente irriformabile, che continua ad insegnare saperi obsoleti secondo una logica prenovecentesca che non permette la comprensione della realtà che ci circonda e che non fornisce conoscenze ed abilità utili per essere inseriti nel mondo del lavoro. Questa è la scuola inutile. Come può cambiare? Viene presentata la traccia di un radicale riforma, contenutistica e metodologica, in cui imparare e lavorare non sono più visti come termini in contrasto ed in successione, ma come due facce contemporanee della stessa medaglia.
2 NUOVI MODELLI DI SCUOLA

https://www.amazon.com/modelli-scuola-verit%C3%A0-favore-Italian/dp/B09HNF5H2J
Nuovi modelli di scuola prosegue idealmente il discorso iniziato con La scuola inutile. Come allora si tratta della raccolta sistematizzata dei contenuti pubblicati in una serie di post sul blog LA VERITÀ PER FAVORE
(https://civicnessitalia.blogspot.com/). Il metodo, già sperimentato con successo, è quello di invertire i criteri di progettazione delle nuove didattiche. Oggi ogni riforma della scuola, parte dalla rielaborazione, con qualche aggiustamento più o meno consistente, dell'impianto formativo esistente.Viceversa, considerando questo sistema irriformabile, la partenza avviene dall'analisi della realtà extracolastica (il futuro è adesso) e degli enormi progressi dell'informatica e della robotica (amico robot). Su ciò vanno calibrate le nuove esigenze formative, le metodologie didattiche, i contenuti, le abilità, il reclutamento dei docenti, un continuo scambio tra scuola e lavoro. Quella a cui assistiamo è una nuova offerta formativa, temporalmente circoscritta e flessibile, modellata a fine percorso sulle opportunità occupazionali immediate dei soggetti.
3 I LIMITI DEL GLOBALE
https://www.amazon.it/limiti-del-globale-Nat-Russo/dp/B09JBMQ7S6
I limiti del globale affronta le problematiche sorte a causa della globalizzazione, fenomeno di lungo corso, ma che negli ultimi 20 anni ha avuto un’accelerazione assai significativa, generando a cascata fenomeni socio-economici difficilmente controllabili. Raccoglie in maniera sistematica i post pubblicati sul blog LA VERITÀ PER FAVORE (https://civicnessitalia.blogspot.com/). Partendo dai diversi ambiti in cui essa si articola (la globalizzazione) esso ripercorre i vani sforzi degli organismi internazionali per porre rimedio alle disfunzioni più gravi (l’impotenza dell’ONU) fino all'ingovernabilità della situazione europea attuale (la crisi europea dei migranti) ed alle contraddizioni comunitarie (uscire dall'UE).
4 IL SISTEMA ITALIA

Il sistema Italia affronta le problematiche italiane degli ultimi 20 anni e la difficoltà delle soluzioni. Raccoglie in maniera sistematica i post pubblicati sul blog LA VERITÀ PER FAVORE
(https://civicnessitalia.blogspot.com/).
Partendo dai diversi ambiti sociali delle aree geografiche che compongono la nostra penisola (il sistema Italia), esso si addentra nell'analisi del poco soddisfacente status economico (un’economia drogata), tocca l’inadeguatezza della nostra classe dirigente a risolvere i problemi (una classe poco dirigente) e la forza di interdizione verso ogni semplificazione di gestione operata dai funzionari dell’Amministrazione Pubblica (burodittatura). Individua infine la strada di una possibile soluzione nello sforzo di ammodernamento digitale che è in atto (agenda digitale).
5 CARO MARIO TI SCRIVO

https://www.amazon.it/gp/product/B09JY4TP3C?ref_=dbs_m_mng_rwt_calw_tpbk_4&storeType=ebooks

Sostiene Natrusso affronta sotto forma di metafora il luogocomunismo imperante spacciato sotto la categoria etica del politicamente corretto. Raccoglie in maniera sistematica i post pubblicati sul blog LA VERITÀ PER FAVORE
(https://civicnessitalia.blogspot.com/).
Sono toccati temi sociali (vi parlo di politica), ecologici (bufala verde non avrai il mio scalpo), transfrontalieri (import export) ed economici (pochi maledetti e subito). Ne esce uno spaccato anticonformista, vivace ed immediato della vis polemica che l’autore quotidianamente riversa nei suoi seguitissimi social.

https://www.amazon.it/gp/product/B09K58G17Z?notRedirectToSDP=1&ref_=dbs_mng_calw_6&storeType=ebooks
Non mi rompere i tabù raccoglie in maniera sistematica i post grafici pubblicati sul blog LA VERITÀ PER FAVORE
(https://civicnessitalia.blogspot.com/).
Attraverso l’uso di più tipi di grafica umoristica e paradossale (fumetto, solarizzazione, riproduzione caricaturale, ecc.) sono toccati temi artistici (aste televisive), sociali (dandy & milf), politici (non prendeteci per il Colao), giochi linguistici e nonsense (paradoxa). Ne esce uno spaccato anticonformista, vivace ed immediato della vis polemica che l’autore quotidianamente riversa nei suoi seguitissimi social.
8 CIVICNESS ITALIA
Il seguente volume raccoglie in maniera sistematica post apparsi su blog, interventi in conferenze pubbliche, seminari di studio, repliche ad articoli pubblicati su quotidiani, settimanali, mensili, ecc. In ognuno di essi si può notare come, ad ogni spunto polemico, segua sempre una pars construens in cui si illustra una proposta di riforma o almeno una traccia di soluzione di un problema. A differenza di quanto avvenuto in passato, in cui venivano sviluppate tematiche autoconcluse (La scuola inutile, Nuovi modelli di scuola, I limiti del globale, Il sistema Italia, Caro Mario ti scrivo, Sostiene Nat Russo, Non mi rompere i tabù) in questo caso tutti i differenti elementi convergono verso un unico target dinamico: la creazione di un soggetto politico plurale portatore di una volontà di cambiamento forte basata sulla Civicness. La Civicness, ossia il senso civico, pare essere la materia più rara (ma più necessaria) oggi in Italia. Prevale un diffuso senso di disimpegno, di menefreghismo, di “basto a me stesso”, di “se posso arraffo”, di “alla faccia degli altri”, di “io sono più furbo e ti frego”, di “dacci dentro con l’assalto alla diligenza”, di “ogni lasciata è persa”, di “ma che il fesso sono solo io?”. L’algoritmo sociale proposto per CIVICNESS va certamente limato ed approfondito, ma allo stato attuale, come ogni progetto open source che si rispetti, esso viene dato in affido alla comunità scientifica perché lo faccia proprio, lo implementi, lo migliori, ne verifichi i punti deboli e le carenze, ne segnali le sempre possibili contraddizioni. Si tratta comunque di un atto fondativo. Civicness Italia nasce oggi. Nat Russo Italia, Liguria, Savona, 1 Gennaio 2022
9 LA SCUOLA CHE VORREI


Gestire il proprio patrimonio e la propria impresa con consapevolezza
In un mondo finanziario in continua evoluzione, la capacità di prendere decisioni informate è essenziale per garantire sicurezza e crescita economica. Questo volume offre una guida pratica e completa alla gestione patrimoniale e aziendale, fornendo strategie concrete per ottimizzare investimenti e processi fiscali.
Nella prima parte, il lettore troverà consigli su come costruire un portafoglio bilanciato, diversificare gli investimenti tra obbligazioni, azioni, forex e materie prime, e comprendere il ruolo del settore assicurativo e immobiliare nella protezione del capitale.
La seconda parte si concentra sulla gestione aziendale: dalla scelta della forma giuridica più adatta all’elaborazione di un business plan efficace, passando per strategie di marketing, ottimizzazione contabile e fiscale, fino alla gestione dei rapporti con enti come INPS e Agenzia delle Entrate.
Grazie a un linguaggio chiaro e a un approccio pratico, questo libro è uno strumento indispensabile per investitori, imprenditori e professionisti che vogliono prendere il controllo del proprio futuro finanziario e aziendale.
11 VI PARLO DI POLITICA INTERNAZIONALE

Il mondo che conosciamo è profondamente segnato dai flussi di persone, merci, capitali e informazioni che attraversano i confini nazionali, dando vita a un fenomeno complesso: la globalizzazione. Questo libro esplora i suoi molteplici aspetti, analizzando la sua evoluzione storica, dalle radici imperialiste fino agli sviluppi culturali, economici e politici che oggi definiscono il nostro tempo. Attraverso una riflessione critica, si esplorano le opportunità e le sfide della globalizzazione, evidenziando la centralità di potenze emergenti come la Cina, e il suo impatto su Africa, Europa, America e Asia. In parallelo, si affrontano temi di grande rilevanza per l'Italia e l'Europa, come la crisi migratoria, le nuove proposte di riordino territoriale, la riforma della democrazia diretta e la ridefinizione delle macro-regioni europee. Un capitolo speciale è dedicato alla proposta di una "Nuova Via della Seta" e al ruolo strategico del Mediterraneo, con un focus sulle iniziative infrastrutturali che stanno cambiando il panorama geopolitico. Con uno sguardo rivolto al futuro, l'autore ci invita a riflettere su come il mondo si sta trasformando, suggerendo che, in un'epoca segnata dalla velocità dei cambiamenti, la comprensione dei processi globali è fondamentale per affrontare le sfide del XXI secolo.


